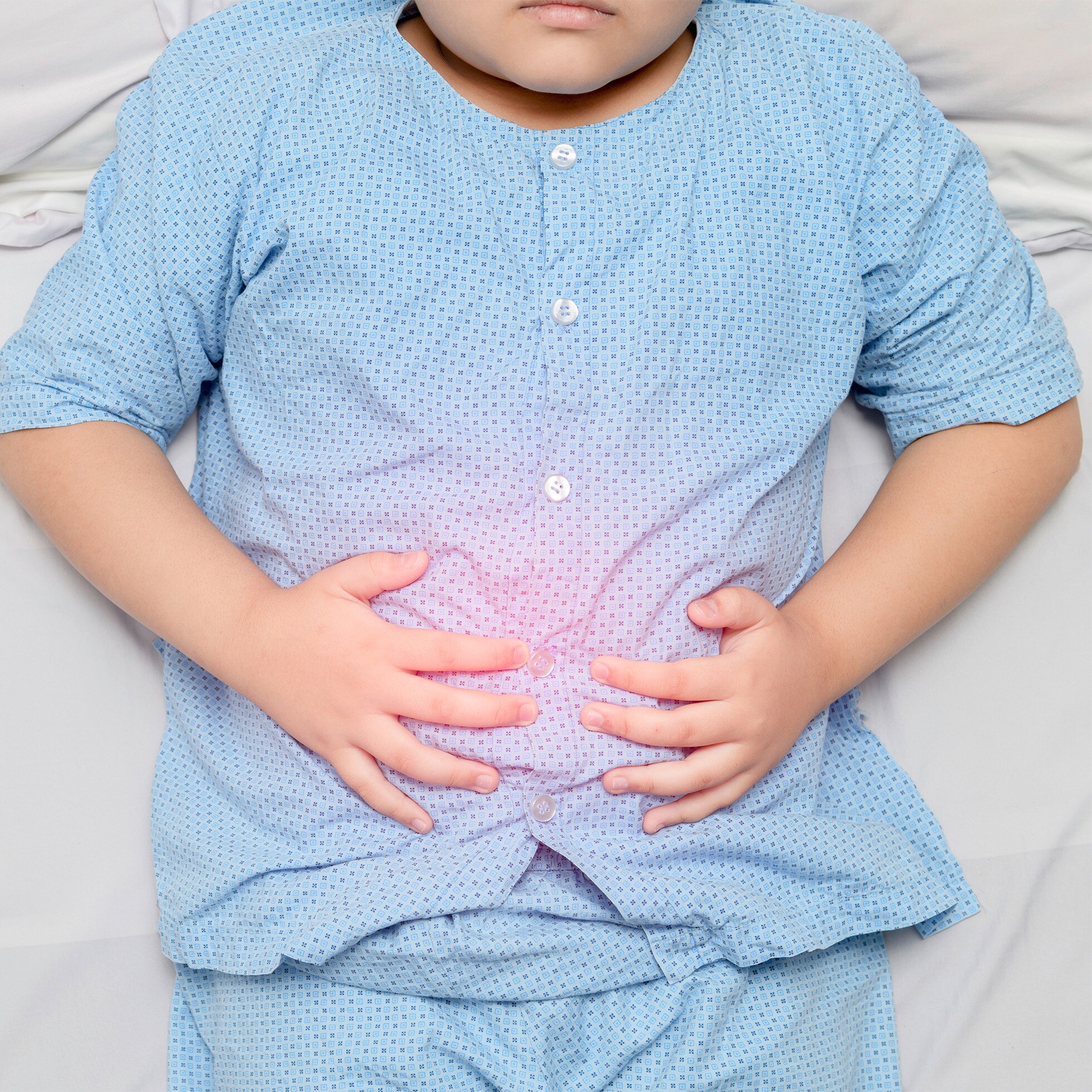
Tiêu chảy ở trẻ em được định nghĩa là tình trạng đi ngoài phân lỏng hoặc tóe nước trên 2 lần trong 24 giờ. Đây là một trong những nguyên nhân hàng đầu gây suy dinh dưỡng và tử vong ở trẻ nhỏ, đặc biệt là tại các quốc gia đang phát triển.
Nguyên nhân gây tiêu chảy ở trẻ em
Có nhiều nguyên nhân gây tiêu chảy, phần lớn tiêu chảy ở trẻ em là do nhiễm trùng đường tiêu hóa.. Tuỳ theo tác nhân nhiễm trùng mà có các biểu hiện lâm sàng và điều trị khác nhau. Nguyên nhân thường gặp nhất là Rotavirus, Enterotoxigenic escherichia coli (ETEC), Enteropathogenic escherichia coli (EPEC), Shigella và Campylobacter jejuni. Ngoài ra còn có một số tác nhân ít gặp hơn. Các tác nhân đó gồm:
Virus: Norwalk, Adenovirus đường ruột.
Vi khuẩn: Aeromonas hydrophila, E. Coli bám dính (EAEC), E. Coli xâm nhập tế bào, E. Coli gây xuất huyết đường ruột Plesiomonas Shigelloides, V. Cholera không thuộc nhóm 1, Vibrio parahaemolyticus, Yersienia entero colitica.
Đơn bào: Giardia lambia, Entamoeba hystolitica, Isospora belli.
Tiêu chảy dẫn đến suy dinh dưỡng
Tiêu chảy ở trẻ em là nguyên nhân rất quan trọng gây suy dinh dưỡng đặc biệt là tiêu chảy kéo dài. Khi mắc tiêu chảy nhu cầu dinh dưỡng của cơ thể tăng lên. Số lượng thức ăn nạp vào và quá trình hấp thu các chất dinh dưỡng đều bị giảm. Đồng thời, cơ cấu bữa ăn chưa hợp lý, chưa biết cách chế biến thức ăn phù hợp cho bệnh nhân tiêu chảy. Thậm chí đôi khi còn kiêng khem quá mức. Vì thế, mỗi đợt tiêu chảy có thể làm trẻ em bị sút cân hoặc chậm lên cân. Những người thường xuyên bị tiêu chảy cấp hay tiêu chảy kéo dài dễ bị suy dinh dưỡng hơn.
Hậu quả của tiêu chảy là rối loạn nước, điện giải; thiếu protein, năng lượng cũng như các chất dinh dưỡng khác. Thiếu vitamin đặc biệt là vitamin A. Tiêu chảy làm giảm hấp thu vitamin A và cơ thể lấy một lượng lớn vitamin A từ nguồn dự trữ. Làm giảm vitamin A dự trữ của cơ thể một cách nhanh chóng dẫn tới thiếu vitamin A cấp tính. Gây ra các triệu chứng của thiếu vitamin A.
Hậu quả của tiêu chảy ở trẻ em do nguyên nhân
Do giảm lượng thức ăn đưa vào: Các chất dinh dưỡng đưa vào cơ thể giảm tới 30% hoặc hơn vì:
Chán ăn.
Nôn trớ.
Nhịn ăn.
Ăn những thức ăn ít có giá trị dinh dưỡng như cháo đường, cháo muối, nước cơm. Vì sợ ăn cơm hoặc cháo thịt sẽ làm tiêu chảy nặng hơn.
Do giảm hấp thu các chất dinh dưỡng: Ước tính sự hấp thu các chất dinh dưỡng giảm khoảng 30%. Quá trình hấp thu các chất mỡ và protein bị giảm nhiều hơn chất đường. Rối loạn hấp thu xảy ra nặng hơn ở bệnh nhân gầy còm bị tiêu chảy kéo dài do sự tổn thương trầm trọng ở niêm mạc ruột. Giảm sút quá trình hấp thu các chất dinh dưỡng là do:
Tổn thương các tế bào hấp thu ở niêm mạc ruột làm giảm diện tích hấp thu của ruột. Đặc biệt ruột non là đoạn có khả năng hấp thu mạnh nhất với diện tích tới 200 – 500m2.
Thiếu các enzym Disaccharidase do rối loạn sản xuất men. Vì tổn thương các vi nhung mao ruột dẫn tới kém hấp thu các Disaccharide như Lactose.
Giảm nồng độ muối mật trong ruột, ảnh hưởng đến quá trình hấp thu mỡ.
Nhu động ruột tăng nên thức ăn vận chuyển nhanh làm giảm thời gian tiêu hóa và hấp thu.
Tăng nhu cầu các chất dinh dưỡng: do tăng chuyển hóa khi bị sốt, nhu cầu phục hồi niêm mạc ruột bị tổn thương. Nhu cầu bù lại protein huyết thanh bị mất qua niêm mạc ruột bị tổn thương trong hội chứng lỵ.
Thiếu dinh dưỡng làm tăng nguy cơ tiêu chảy
Trẻ suy dinh dưỡng bị tiêu chảy cấp thường xảy ra nặng, kéo dài và thường xuyên hơn. Tiêu chảy kéo dài cũng thường gặp hơn và lỵ cũng xảy ra nặng hơn. Nguy cơ tử vong do tiêu chảy kéo dài hoặc lỵ tăng lên khi trẻ bị suy dinh dưỡng.
Suy dinh dưỡng làm giảm sức đề kháng của cơ thể. Do đó tăng nguy cơ bị các bệnh nhiễm khuẩn, trong đó có nhiễm khuẩn đường tiêu hóa.
Suy dinh dưỡng làm tuyến tụy và các tuyến tiêu hoá ở niêm mạc ruột non bị teo đi. Dẫn tới giảm hệ thống men gây rối loạn nghiêm trọng quá trình tiêu hóa và hấp thu các chất dinh dưỡng.
Tiêu chảy và suy dinh dưỡng phối hợp với nhau tạo thành một vòng xoắn bệnh lý. Nếu không phá vỡ được vòng xoắn này sẽ dẫn tới tử vong. Giai đoạn cuối có thể là một đợt tiêu chảy nặng hoặc một bệnh nhiễm trùng nặng như viêm phổi. Trong điều trị luôn phải chú ý hai khâu bồi phụ nước điện giải và phục hồi dinh dưỡng. Bồi phụ nước và điện giải diễn ra ngắn khi bệnh nhân bị rối loạn nước điện giải. Còn phục hồi dinh dưỡng phải làm tốt không những khi bị tiêu chảy mà còn phải duy trì lâu dài sau khi khỏi bệnh.
Lâm sàng tiêu chảy cấp tính
Xảy ra đột ngột, kéo dài không quá 14 ngày, phân lỏng tóe nước không có máu. Bệnh nhân thường có sốt và nôn kèm theo. Tiêu chảy cấp tính gây mất nước và tử vong xảy ra là do mất nước và điện giải. Thức ăn đưa vào giảm và rối loạn tiêu hóa, hấp thu cũng góp phần suy dinh dưỡng.
Tác nhân quan trọng gây tiêu chảy cấp ở các nước đang phát triển là Rotavirus, ETEC, Campylobater Jejuni, Cryptosporidia, V. Cholera 01, Salmonella và EPEC.
Tùy theo số lần và số lượng phân mà tình trạng mất nước và điện giải nặng hay nhẹ. Việc xác định mức độ mất nước là rất quan trọng để xác định các biện pháp phục hồi kịp thời.
Lâm sàng bệnh lỵ
Là khi tiêu chảy có kèm theo máu trong phân. Nguyên nhân hay gặp và quan trọng nhất của lỵ cấp là Shigella đặc biệt là S. Flexneri. Do Campylobater Jejuni, E. Coli xâm nhập niêm mạc ruột. Entamoeba Histolytica và Salmonella đều là những tác nhân ít gặp hơn.
Lỵ gây tử vong ở trẻ chiếm 15% tổng số các ca tử vong do tiêu chảy. Các thể lỵ thường gặp ở trẻ bị SDD hoặc không được bú sữa mẹ. So với tiêu chảy cấp thì lỵ gây nhiều hậu quả nghiêm trọng đến tình trạng dinh dưỡng hơn. Đặc biệt ở trẻ vừa bị hoặc đang bị lên sởi thì tỷ lệ mắc bệnh và bệnh nặng tăng cao. Tiêu chảy bắt đầu bằng hội chứng lỵ thì nguy cơ thành tiêu chảy kéo dài cao hơn.
Chẩn đoán lỵ chủ yếu dựa vào tính chất của phân lẫn nhầy máu hoặc chỉ có nhầy máu mà không có phân. Điển hình là các trường hợp phân toàn nước màu hồng như nước rửa thịt. Một số bệnh nhân xuất hiện đi phân lỏng tóe nước trong 1 – 2 ngày rồi mới có phân máu. Ngoài ra, bệnh nhi còn có các triệu chứng như sốt, đau quặn bụng từng cơn, mót rặn. Tùy thể bệnh mà các dấu hiệu mất nước trên lâm sàng rõ hay không, nặng hay nhẹ.
Biến chứng chủ yếu của lỵ là sụt cân và tình trạng SDD nhanh chóng. Nguyên nhân của biến chứng này do chán ăn và cơ thể trẻ đòi hỏi thêm dinh dưỡng. Tử vong thường do tổn thương lan rộng từ hồi tràng xuống đại tràng, biến chứng nhiễm trùng huyết, nhiễm trùng thứ phát hoặc SDD nặng.
Lâm sàng tiêu chảy kéo dài
Là bệnh tiêu chảy khởi đầu cấp tính nhưng kéo dài bất thường (ít nhất là 14 ngày).
Khởi đầu có thể là tiêu chảy phân lỏng hoặc hội chứng lỵ. Không có tác nhân vi sinh vật riêng biệt nào gây tiêu chảy kéo dài. E.coli bám dính, Shigella và Cryptosporidia có vai trò quan trọng hơn so với các tác nhân khác. Cần phân biệt tiêu chảy kéo dài với tiêu chảy mạn tính. Tiêu chảy kéo dài do các nguyên nhân không nhiễm khuẩn như mẫn cảm với Gluten hay rối loạn chuyển hóa di truyền.
Tiêu chảy kéo dài thường kèm theo sự thay đổi nặng nề của niêm mạc ruột, đặc biệt là sự teo đét của nhung mao ruột và sự giảm sản xuất enzym Disaccharidase. Những yếu tố này làm giảm hấp thu các chất dinh dưỡng và làm cho bệnh nhân tiêu chảy kéo dài ngay cả khi nguyên nhân nhiễm trùng đã bị loại bỏ.
Lâm sàng tiêu chảy kết hợp với các bệnh khác
Tiêu chảy phối hợp với sởi: tần số mắc bệnh tiêu chảy tăng lên trong quá trình trẻ bị lên sởi. 4 tuần lễ và có thể lên tới 6 tháng sau khi bị lên sởi. Tiêu chảy phối hợp với sởi thường nặng và kéo dài hơn bình thường, nguy cơ tử vong cũng cao hơn so với những trẻ tiêu chảy không liên quan tới sởi.
Viêm phổi và tiêu chảy:
Tiêu chảy mất nước nặng gây nên thở nhanh có thể chẩn đoán nhầm là viêm phổi. Tuy nhiên, trong viêm phổi tần số thở thường tương đương hoặc trên 40 l/phút, có biểu hiện co kéo cơ hô hấp.
Ở những trẻ mất nước nặng tình trạng thở nhanh sẽ được cải thiện nhanh chóng sau khi đã hồi phục nước và điện giải. Nếu tiêu chảy xuất hiện ở trẻ bị viêm phổi thì ngoài việc bồi phụ nước và điện giải cần phải cho trẻ dùng kháng sinh thích hợp
Sốt và tiêu chảy:
Sốt ở bệnh nhân tiêu chảy có thể là do tác nhân gây tiêu chảy như nhiễm Rotavirus hoặc các vi khuẩn xâm nhập ruột như Shigella, C. Jejuni hoặc Salmonella. Sốt ở bệnh nhân tiêu chảy cũng có thể là do mất nước và điện giải. Hoặc là một biểu hiện của các nhiễm trùng khác kèm theo như viêm phổi, viêm tai giữa, sốt rét. Vì vậy, bệnh nhi tiêu chảy có sốt cần được khám để phát hiện những nhiễm trùng khác và điều trị thích hợp.
Chẩn đoán và xét nghiệm tiêu chảy ở trẻ em
Đối với tất cả mọi bệnh nhân, điều quan trọng là phải xem phân có máu không.
Mẫu bệnh phẩm cần được lấy ở những phần có máu hoặc nhầy và nên xét nghiệm ngay. Trong trường hợp phải chuyển lên tuyến trên để xét nghiệm thì bệnh phẩm phải được bảo quản ở nhiệt độ 37°C.
Quan sát phân: nếu có máu chứng tỏ nhóm Shigella (thường có kèm theo sốt) hoặc E. Histolitica (thường không sốt hoặc chỉ sốt nhẹ).
Xem phân dưới kính hiển vi có hồng cầu và bạch cầu đa nhân trung tính chứng tỏ nhiễm vi khuẩn xâm nhập như Shigella, có kén hoặc đơn bào Giardia hoặc E. Histolitica thể ăn hồng cầu gây bệnh, chứng tỏ đây là nguyên nhân gây bệnh.
Cấy phân và làm kháng sinh đồ: Phân lập vi khuẩn gây bệnh và xác định được kháng sinh nhạy cảm.
pH phân và các chất khử: pH phân dưới 5,5 và chất khác trong phân nhiều chứng tỏ kém hấp thu hơn với Carbohydrat. Tuy nhiên những kết quả này không có nghĩa là nguyên nhân của tiêu chảy.
Tuy nhiên, ở các tuyến y tế cơ sở, việc thực hiện đầy đủ các xét nghiệm ở trên là rất khó thực hiện, đặc biệt là cấy phân. Vì vậy việc quan sát phân kết hợp với các biểu hiện lâm sàng để phỏng đoán nguyên nhân gây bệnh là rất quan trọng. Hơn nữa, trong xử trí tiêu chảy thì vấn đề bồi phụ nước và điện giải luôn luôn được đặt ra trước tiên. Còn việc sử dụng kháng sinh chỉ đặt ra trong một số trường hợp hãn hữu như hội chứng lỵ.
Bác Sĩ Hướng
Xem thêm:
THỨC UỐNG DINH DƯỠNG COLOS IgGOLD
Điều Trị Tiêu Chảy Hiệu Quả Cho Trẻ Em
Chế Độ Dinh Dưỡng Khi Trẻ Bị Tiêu Chảy: Nên Ăn Gì và Kiêng Gì?

























3 comments on “Tiêu chảy ở trẻ em: Nguyên nhân và cách điều trị hiệu quả”